¿Qué es el síndrome postrombótico?
El síndrome postrombótico, o SPT, es una afección grave y dolorosa que puede durar mucho tiempo. Se produce a causa de una trombosis venosa profunda (TVP). Las venas que se encuentran en las piernas y los brazos tienen pequeñas válvulas en su interior que ayudan a que la sangre fluya en la dirección adecuada, de vuelta al corazón. Si se produce una TVP, significa que hay un coágulo o una obstrucción en el camino de la válvula, que bloquea el flujo sanguíneo adecuado, lo que provoca daños graves en las válvulas.
Más de un tercio de las personas con TVP desarrollarán SPT. Los síntomas de este trastorno incluyen úlceras, dolor crónico en las piernas, inflamación y enrojecimiento. Con el tiempo, el SPT puede afectar a la movilidad de la persona y su tratamiento puede ser costoso. Por eso es tan importante tomar medidas preventivas. La trombosis venosa profunda ocurre más frecuente en las piernas.
Población, demografía y factores de riesgo
El síndrome postrombótico es una enfermedad que afecta a alrededor del 50% de las personas que han sufrido una trombosis venosa profunda, o TVP, o las piernas.
Todavía se están estudiando los factores de riesgo relacionados con el síndrome postrombótico, pero existen algunos criterios que pueden ayudar a predecir quiénes están en mayor riesgo. Algunos de esos criterios son:
- Tener sobrepeso u obesidad significativos
- TVP que ocurre por encima de la rodilla (muslo o ingle)
- Ausencia de tratamiento, tratamiento tardío o tratamiento incompleto de la TVP
- IMC > 35
- Antecedentes de TVP múltiple
- Vejez
- Enfermedades venosas preexistentes como la insuficiencia venosa y las varices
Junto con los problemas mencionados anteriormente, que pueden aumentar el riesgo de desarrollar SPT, también es bastante común en personas mayores de 65 años. También puede darse tanto en mujeres como en hombres.
Causas de la enfermedad
La principal causa del SPT es el daño de las válvulas o las paredes de las venas a causa de una TVP. Es necesario recibir un diagnóstico y un tratamiento tempranos de una TVP para ayudar a evitar que se produzca este daño. Una vez que las paredes y las válvulas de la vena se han dañado, no hay forma de repararlas.
Las válvulas de las venas son necesarias para asegurar que la sangre fluya hacia arriba, hacia el corazón. Sin embargo, las válvulas son frágiles y pueden dañarse fácilmente. Si las válvulas están dañadas, la sangre puede empezar a fluir en sentido contrario. Esto se conoce como reflujo, y hace que la presión empiece a acumularse en las venas de la parte inferior de las piernas. Esto es lo que provoca las molestias y la inflamación.
Las paredes de las venas también pueden quedar cicatrizadas y dañadas después de que se produzca una TVP. Si realiza algunas actividades, como caminar, la sangre que circula por las venas aumenta. Si las venas tienen cicatrices, no se expanden como las venas normales, por lo que si el flujo de sangre sube y no pueden expandirse, puede producirse una inflamación y un dolor punzante en la parte inferior de las piernas.
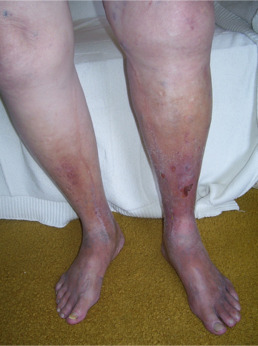
A medida que pasa el tiempo, y el problema continúa, esto puede causar daños graves en la piel de la pierna. La piel de los tobillos puede resecarse, picar y cambiar de color. Si la afección continúa sin tratamiento, la piel se sentirá como cuero, estará dura y se volverá marrón. Si se produce un pequeño corte o abrasión en esta zona, puede convertirse en una úlcera más grande y no llegar a curarse. Esto se denomina oficialmente úlcera venosa.
Si su enfermedad es más grave, la vena puede estar tan dañada que se bloquea por completo. Si esto ocurre, la sangre no puede circular por ella en absoluto. Esto se considera el tipo más grave de STP.
Signos y síntomas
A veces, los casos de síndrome postrombótico solo causan algunos síntomas menores. Sin embargo, en otras situaciones, puede causar síntomas graves. Normalmente, los síntomas aparecen en la misma pierna afectada por la TVP. Algunos de los más comunes son:
- Enrojecimiento u oscurecimiento de la piel afectada en la pierna
- La sensación de pesadez en la pierna
- Inflamación de piernas
- Calambres, hormigueo o picor en la pierna
- Ensanchamiento de las venas de la pierna
- Dolor en la pierna que empeora al estar de pie y mejora al levantar o descansar la pierna
- Llagas o úlceras en las piernas
Si observa los síntomas anteriores, especialmente si ha sufrido recientemente una trombosis venosa profunda, debe programar una cita con su médico. Ellos pueden diagnosticar el SPT basándose en sus síntomas.
Diagnóstico
El síndrome postrombótico puede diagnosticarse clínicamente, lo que significa que no es necesario realizar ninguna prueba si los signos, los síntomas y los antecedentes coinciden con la afección; sin embargo, el médico puede recomendar que se realicen análisis de sangre y/o una ecografía de las piernas para ser exhaustivos. A la hora de hacer un diagnóstico de síndrome postrombótico, su médico le preguntará sobre sus antecedentes médicos. Esto incluye si ha tenido una TVP. También le preguntará sobre sus síntomas y le hará un examen físico. Durante el examen, el médico examinará cuidadosamente su historia clínica y sus piernas.
También pueden ser necesarias pruebas adicionales. Las dos más utilizadas para diagnosticar el SPT son:
- Análisis de sangre para detectar problemas de coagulación
- Ultrasonido para detectar problemas en las venas de las piernas
En algunas situaciones, su médico puede utilizar una puntuación de Villalta para evaluar su SPT. La escala calificará la gravedad de los signos y síntomas que tiene. Si tiene una puntuación de 15 o más, significa que se trata de un caso grave de SPT.
Tratamiento
El tratamiento del síndrome postrombótico se basa en la gravedad de la afección. Por lo general, el tratamiento incluye la elevación de la pierna afectada, el uso de medias de compresión o terapia, y el ejercicio. Los médicos también pueden recetarle anticoagulantes para ayudar a evitar que aparezcan más coágulos en las venas, junto con analgésicos.
Ejercicio y elevación
Lo ideal es elevar las piernas por encima del nivel del corazón. Puede conseguir almohadas especiales para elevar las piernas que permiten reclinarse cómodamente. No es necesario dormir con las piernas elevadas, ni se recomienda pasar todo el tiempo descansando, pero cuando se relaje en casa, intente elevarlas hasta que mejore la inflamación.
Debe elevar la pierna mientras duerme o descansa. Al hacerlo, está ayudando a que la sangre de las venas regrese al corazón, gracias a la gravedad. Algunos ejercicios que pueden emplearse son la flexión de la articulación del tobillo y la realización de actividades que ayuden a fortalecer las pantorrillas.
Medias de compresión
Las prendas de compresión graduadas y bien ajustadas son una parte importante del tratamiento del síndrome postrombótico. El médico o el fisioterapeuta suelen ayudar a recomendar un tipo concreto de prenda que puede obtenerse en una tienda de suministros médicos o sin receta. La compresión adecuada debe ser relativamente cómoda de llevar y práctica de poner y quitar. Existen muchos dispositivos de asistencia que ayudan a quitarse y ponerse la prenda.
Las medias de compresión se utilizan para tratar el SPT. Es fundamental que se ajusten correctamente y proporcionen la cantidad adecuada de compresión. Están diseñadas con un tejido elástico único y ejercen presión sobre el tobillo, mejorando el flujo sanguíneo y reduciendo la inflamación y el dolor. Por lo general, su médico le ayudará a seleccionar las medias adecuadas para sus necesidades.
Medicamentos
En ocasiones, se necesitan anticoagulantes a largo plazo para prevenir la reaparición de coágulos en las piernas, pero por lo demás no existen medicamentos estándar para el tratamiento del síndrome postrombótico. Sin embargo, estudios recientes han demostrado la mejora de síntomas como la inflamación de las piernas y el picor con el uso de un suplemento llamado extracto de castaño de Indias.
Intervención
En algunos casos, hay procedimientos que pueden utilizarse para ayudar a aliviar los síntomas del síndrome postrombótico. Algunas de las opciones son las siguientes:
Trombectomía o trombólisis: estos procedimientos pueden utilizarse para disolver o eliminar el coágulo de la vena. Son más eficaces cuando el coágulo está todavía en fase aguda, o temprana, y suelen reservarse para coágulos grandes.Thrombectomy or thrombolysis.
Ablaciones venosas o escleroterapia: estos procedimientos se utilizan para cerrar las venas que funcionan mal o están dañadas, de modo que el flujo sanguíneo se redirija a través de venas más sanas.
Venoplastia y endoprótesis venosa: estos procedimientos se utilizan para ensanchar las venas que se han estrechado debido a la cicatrización de un coágulo o a la compresión externa
Para obtener más orientación sobre las opciones de tratamiento, lea el estudio de los NIH, Guía para la prevención y el tratamiento del síndrome postrombótico.
Pronóstico
Los síntomas del síndrome postrombótico pueden persistir durante meses o años. Para algunas personas, los síntomas son leves y estables. Para otras, la afección puede progresar hasta el punto de provocar una discapacidad. Afortunadamente, con un buen tratamiento, la mayoría de los pacientes son capaces de compensar sus síntomas y llevar una vida sana y activa. La clave del éxito parece ser el tratamiento temprano y el cumplimiento de las recomendaciones.
Prevención
Es posible reducir el riesgo de padecer SPT disminuyendo el riesgo de sufrir una TVP. Si no se mueve o camina durante mucho tiempo, la probabilidad de que desarrolle una TVP aumenta. Si está inmóvil debido a una operación o a una afección médica, su médico puede proporcionarle consejos adicionales para ayudarle a prevenir esta afección.
Algunos de estos incluyen:
- Caminar y moverse tan pronto como pueda
- Uso de dispositivos de compresión
- Uso de medias de compresión de grado médico
- Uso de anticoagulantes
Tratar los casos de TVP es la mejor manera de prevenir el SPT. Asegúrese de tomar su anticoagulante si se lo han recetado. Nunca deje de hacerse una prueba de seguimiento con su médico para comprobar sus niveles en sangre mientras esté tomando este medicamento. También es necesario que utilice sus medias de compresión u otros dispositivos según las recomendaciones.
Evolución de la enfermedad
El síndrome postrombótico suele producirse después de que alguien haya sufrido una TVP. Por lo general, la afección se produce si la persona no sigue el tratamiento adecuado para la TVP, como tomar anticoagulantes o usar medias de compresión. Sin embargo, también puede ocurrir en otras situaciones.
Cuando comienza el SPT, las piernas pueden estar ligeramente incómodas, enrojecidas y con un poco de picor. Sin embargo, a medida que pasa el tiempo, y la condición continúa, la picazón, el dolor y el cambio de color en la parte inferior de las piernas empeorará. En el interior de las venas, las paredes y las válvulas están siendo seriamente dañadas, y es importante tener en cuenta que las cicatrices y los daños que se producen son irreparables.
Con el tiempo, si no se busca un tratamiento, la afección podría provocar inmovilidad y otras consecuencias.
Este artículo es un resumen general del síndrome postrombótico. Sin embargo, no debe sustituir a la consulta con un médico. Si está experimentando alguno de los síntomas mencionados anteriormente, o conoce a alguien que lo esté, póngase en contacto con nosotros hoy mismo para programar una consulta.
También puede ver otras enfermedades vasculares a continuación:
Síndrome de congestión pélvica
Enfermedad arterial periférica (EAP)
Preguntas frecuentes
Los pacientes con SPT pueden ver que su condición mejora con el tratamiento adecuado; sin embargo, los síntomas pueden no desaparecer nunca por completo. La mayoría de los médicos recomiendan mantenerse activos a diario y realizar movimientos de flexión para fortalecer los músculos de la pantorrilla.
El SPT puede provocar llagas o úlceras en las piernas. Si esto ocurre, es necesario un cuidado profesional de las heridas. La pentoxifilina y la aspirina pueden ayudar a curar las úlceras. Si la úlcera está infectada, pueden necesitarse antibióticos. Las úlceras más graves que no mejoran con el tratamiento de las heridas y los medicamentos pueden requerir una intervención quirúrgica para eliminar el tejido dañado.
Hay varias situaciones en las que debe ponerse en contacto con su médico de inmediato. Estas incluyen:
- Un área caliente y dolorosa o una úlcera en la pierna
- Signos de una úlcera infectada en la pierna
- Síntomas de TVP como calor, dolor o inflamación y piernas pesadas.

